Kiedy lekarz zaleca biopsję przy podejrzeniu nowotworów macicy?
Kiedy biopsja jest konieczna przy podejrzeniu nowotworu macicy?
Biopsja jest konieczna, gdy istnieje kliniczne lub obrazowe podejrzenie zmian nowotworowych w trzonie lub szyjce macicy.
Lekarz zleca pobranie wycinka, gdy objawy lub badania wskazują na ryzyko raka endometrium lub szyjki macicy. Decyzję poprzedza wywiad, badanie ginekologiczne i ocena wyników, zwłaszcza ultrasonografii przezpochwowej, cytologii i testu HPV. Biopsja daje rozpoznanie histopatologiczne. Tylko ono potwierdza nowotwór i pozwala zaplanować leczenie. W razie wątpliwości po badaniach nieinwazyjnych, pobranie materiału jest standardem.
Jakie objawy sugerują potrzebę biopsji endometrium?
Niepokojące są krwawienia niezgodne z cyklem oraz krwawienie po menopauzie.
Najczęstsze sygnały alarmowe to:
- krwawienie po menopauzie, choćby jednorazowe
- krwawienia między miesiączkami lub po współżyciu
- bardzo obfite lub przedłużające się miesiączki
- plamienia u osób z czynnikami ryzyka, na przykład otyłością, zespołem policystycznych jajników, długotrwałą stymulacją estrogenową, terapią tamoksyfenem, zespołem Lyncha
- nieprawidłowa grubość lub wygląd endometrium w ultrasonografii
W przypadku szyjki macicy wskazaniem do biopsji są nieprawidłowa cytologia, dodatni test na wirusa brodawczaka ludzkiego wysokiego ryzyka oraz nieprawidłowy obraz w kolposkopii.
Jak lekarz ustala, które badania poprzedzają zabieg biopsji?
Najpierw potwierdza wskazania na podstawie objawów i badań nieinwazyjnych.
Zwykle poprzedza się zabieg:
- badaniem ginekologicznym we wziernikach i przezpochwowym ultrasonogramem
- cytologią i testem HPV w kierunku zakażenia typami wysokiego ryzyka
- kolposkopią, jeśli problem dotyczy szyjki macicy
- podstawowymi badaniami krwi oraz testem ciążowym u osób w wieku rozrodczym
- oceną leków, szczególnie przeciwkrzepliwych i przeciwpłytkowych
Badania obrazowe wyższego rzędu, jak rezonans magnetyczny czy tomografia komputerowa, zwykle wykonuje się po potwierdzeniu rozpoznania do planowania leczenia.
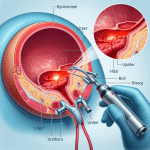
Jak przebiega biopsja macicy i jakie są jej rodzaje?
Wybór metody zależy od miejsca zmiany, jej rozległości i planów rozrodczych.
Najczęstsze metody to:
- biopsja endometrium na fotelu ginekologicznym cienką kaniulą. Trwa kilka minut. Bez znieczulenia lub w znieczuleniu miejscowym
- histeroskopia z celowaną biopsją. Lekarz ogląda jamę macicy kamerą i pobiera wycinek podejrzanego miejsca
- wyłyżeczkowanie jamy macicy i kanału szyjki w krótkim znieczuleniu ogólnym
- biopsja szyjki macicy podczas kolposkopii kleszczykami. Gdy potrzeba większego wycinka, wykonuje się konizację, czyli stożkowe wycięcie fragmentu szyjki metodą chirurgiczną lub elektrochirurgiczną
Podczas zabiegu można czuć skurcze podobne do miesiączkowych. Po pobraniu materiał trafia do badania histopatologicznego.
Jak przygotować się do biopsji i czego możemy oczekiwać po niej?
Przygotowanie jest proste i zależy od rodzaju zabiegu oraz znieczulenia.
Najczęstsze zalecenia:
- nie stosować tamponów, globulek i irygacji przez 24–48 godzin przed badaniem
- unikać współżycia na dzień przed procedurą
- zabrać podpaski. Możliwe są plamienia po zabiegu
- przed znieczuleniem ogólnym być na czczo zgodnie z zaleceniami
- omówić odstawienie leków przeciwkrzepliwych, jeśli jest to konieczne
Po zabiegu zwykle pojawia się niewielkie plamienie i skurcze przez kilka dni. Zaleca się wstrzemięźliwość od współżycia, tamponów i kąpieli w wannie przez okres wskazany przez lekarza. Należy pilnie zgłosić silne krwawienie, gorączkę, nasilający się ból lub nieprzyjemny zapach wydzieliny.
Co mówią wyniki histopatologiczne i jakie są kolejne kroki?
Wynik opisuje rodzaj zmian, ich nasilenie i ewentualny stopień zaawansowania.
W trzonie macicy może to być przerost endometrium bez atypii, przerost z atypią lub rak endometrium. W szyjce macicy często rozpoznaje się zmiany przedrakowe wysokiego stopnia lub raka inwazyjnego. Kolejne kroki zależą od rozpoznania i planów rozrodczych. W grę wchodzi leczenie oszczędzające płodność w wybranych sytuacjach, na przykład terapia progestagenami przy zmianach przedrakowych endometrium, lub leczenie operacyjne, w tym histerektomia metodą klasyczną, laparoskopową albo w asyście robota chirurgicznego. W zaawansowanych przypadkach rozważa się radioterapię, radiochemioterapię lub chemioterapię. Decyzję podejmuje zespół specjalistów na podstawie pełnej oceny klinicznej.
Jakie są ryzyka i możliwe powikłania po biopsji?
Poważne powikłania są rzadkie, ale możliwe.
Najczęstsze ryzyka to:
- krwawienie lub zakażenie
- przedziurawienie ściany macicy podczas zabiegów w jamie macicy
- zwężenie kanału szyjki po konizacji
- zrosty wewnątrzmaciczne po wyłyżeczkowaniu
- powikłania znieczulenia, gdy jest stosowane
Przed procedurą wykonuje się test ciążowy u osób miesiączkujących, ponieważ biopsja w ciąży może zwiększać ryzyko poronienia.
Czy są alternatywy dla biopsji przy podejrzeniu nowotworów macicy?
Nie ma równoważnika biopsji w potwierdzeniu rozpoznania.
Ultrasonografia, rezonans i tomografia pomagają ocenić ryzyko i zasięg choroby, ale nie zastąpią badania mikroskopowego. W wybranych sytuacjach można odroczyć biopsję i powtórzyć badania, jeśli ryzyko jest niskie i objawy ustąpią. Decyzja należy do lekarza po ocenie indywidualnej.
Jakie pytania warto zadać lekarzowi przed biopsją?
Dobre pytania pomagają zrozumieć sens i przebieg procedury.
- Dlaczego w mojej sytuacji potrzebna jest biopsja?
- Jaki rodzaj biopsji jest planowany i dlaczego ten?
- Jakie będzie znieczulenie i jak kontroluje się ból?
- Jak mam się przygotować do zabiegu i czego unikać?
- Jakie są możliwe powikłania w moim przypadku i kiedy zgłosić się pilnie?
- Kiedy i jak otrzymam wynik oraz kto go ze mną omówi?
- Jak wynik może wpłynąć na płodność i przyszłe ciąże?
- Czy muszę odstawić leki, na przykład przeciwkrzepliwe?
- Jakie są możliwe ścieżki leczenia, jeśli wynik potwierdzi chorobę?
- Czy są akceptowalne alternatywy lub możliwość obserwacji?
Biopsja to krok do jasności. Pozwala odróżnić zmiany łagodne od złośliwych i dopasować leczenie. Dzięki temu plan można ułożyć szybko i skutecznie, często łącząc chirurgię, radiochemioterapię i wsparcie rehabilitacyjne. Świadoma decyzja i rozmowa z lekarzem zmniejszają stres i skracają drogę do terapii.
Skonsultuj się z ginekologiem onkologiem, aby ocenić wskazania do biopsji i ustalić plan diagnostyki oraz leczenia.
Masz krwawienie po menopauzie? Dowiedz się, że nawet jednorazowe krwawienie może być wskazaniem do biopsji, która daje rozpoznanie histopatologiczne i pozwala zaplanować odpowiednie leczenie: https://www.urovita.pl/rak-macicy/.